Cada día, cientos de personas optan por solucionar la pérdida de dientes mediante implantes dentales. Es un procedimiento común, presentado a menudo como la solución definitiva. Sin embargo, tras la operación, el período de cicatrización y la espera de meses para la corona final, algunos pacientes se enfrentan a complicaciones inesperadas al año o dos, llegando incluso a necesitar una reintervención. Este escenario, más frecuente de lo que se cree, suele originarse en una falta de información crítica: el implante no es adecuado para todos. Existen condiciones, plazos y riesgos que, si no se conocen y evalúan previamente, pueden comprometer el éxito del tratamiento. Este artículo desglosa los aspectos esenciales que debes considerar, desde el proceso básico hasta las contraindicaciones absolutas, para que tu decisión esté fundamentada en la realidad clínica y no solo en la expectativa.
Comprendiendo el proceso de la implantología dental
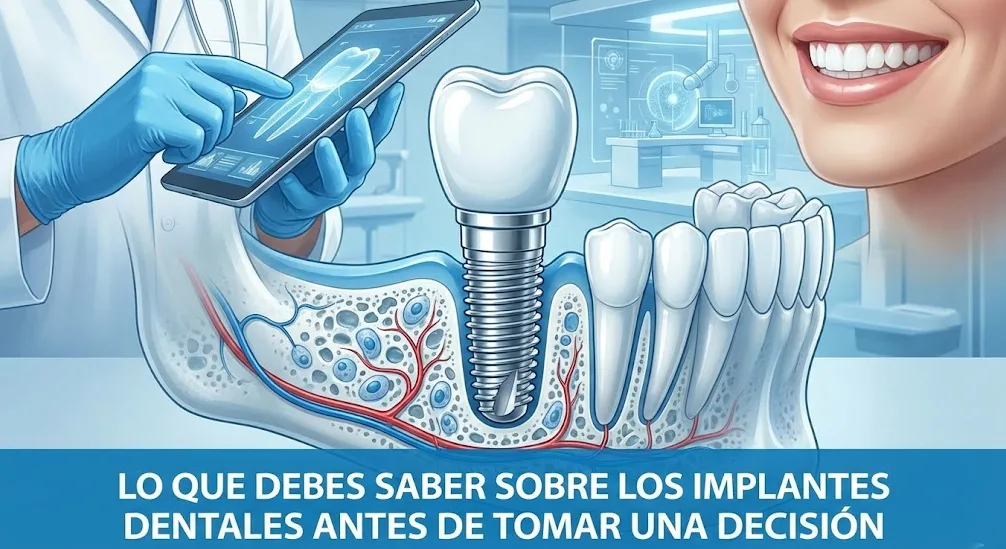
Antes de profundizar en las precauciones, es fundamental entender en qué consiste exactamente un implante dental. Visualízalo como una raíz artificial de titanio que se inserta quirúrgicamente en el hueso maxilar o mandibular. Su función es servir de anclaje para un diente protésico (corona). La clave del éxito reside en un proceso biológico llamado osteointegración.
La osteointegración: la base del éxito
La osteointegración es el fenómeno por el cual el hueso vivo crece y se adhiere íntimamente a la superficie del implante. Tras su colocación, células óseas especializadas, los osteocitos, comienzan a proliferar y a colonizar la microestructura (a menudo roscada) del implante. Inicialmente, la fijación es meramente mecánica, producto del tornillado en el hueso. Con el tiempo, esa unión se transforma en una integración biológica sólida y estable. Este proceso no es instantáneo y requiere un período de cicatrización sin carga.
La cronología del tratamiento: paciencia es clave
Uno de los aspectos que más sorprende a los pacientes es el tiempo total del tratamiento. Tras la cirugía de colocación del implante propiamente dicho, se inicia un período de espera que suele oscilar entre 2 y 3 meses, pudiendo extenderse hasta 6 meses en casos de injerto óseo o condiciones particulares. Durante este tiempo, el implante debe permanecer en reposo dentro del hueso para permitir una osteointegración óptima. Esto plantea un desafío estético y funcional, especialmente si el diente faltante está en una zona visible.
Preparación y expectativas realistas ante la cirugía
Decidirse por un implante implica aceptar y prepararse para todo el proceso, no solo para el resultado final. La transparencia sobre lo que viene después de la cirugía es fundamental para reducir la ansiedad y manejar mejor la recuperación.
La gestión del espacio del diente faltante
Durante el período de osteointegración, el paciente debe estar sin el diente definitivo. Existen, no obstante, soluciones provisionales. En algunos casos seleccionados, se puede colocar una corona temporal el mismo día de la cirugía (carga inmediata), pero no siempre es posible. Las alternativas incluyen prótesis removibles o prótesis adhesivas tipo «Maryland», que se fijan a los dientes adyacentes sin tallarlos. Es crucial discutir con tu odontólogo cuál es la opción viable y más cómoda para tu caso particular, ya que estar completamente sin diente durante meses es una posibilidad real.
La respuesta postoperatoria: inflamación y curación
Tras la intervención, es normal y esperable experimentar inflamación (edema) en la zona, que suele alcanzar su punto máximo alrededor del tercer día postoperatorio. Contrario a lo que se podría pensar, una reacción inflamatoria moderada es a menudo indicativa de un buen proceso de cicatrización, ya que demuestra que el organismo está dirigiendo recursos y células reparadoras hacia la zona intervenida. La aparición de hematomas también puede ser común. Estos síntomas cederán gradualmente con los días, siguiendo las indicaciones de medicación y cuidados (hielo, reposo) proporcionadas por el profesional.
Los riesgos: cuando el implante no se integra
A pesar de los altos índices de éxito, existe un pequeño porcentaje de casos en los que el implante no logra osteointegrarse y es «rechazado» o fracasa. Conocer las causas potencia la prevención.
Causas comunes de fracaso del implante
Las razones pueden ser multifactoriales. En primer lugar, aunque es extremadamente raro con el titanio de grado médico moderno, puede existir una intolerancia individual al material. En segundo lugar, y más relevante, están las enfermedades sistémicas no controladas que afectan la capacidad de curación del cuerpo o la densidad ósea. Un tercer factor crucial es el tabaquismo, un hábito que compromete severamente la vascularización y la cicatrización, aumentando exponencialmente el riesgo de fracaso. La técnica quirúrgica, la carga bacteriana y la higiene postoperatoria también juegan roles determinantes.
Protocolo ante un fracaso: no es el fin del camino
Si un implante fracasa, existe un protocolo establecido. Generalmente, se retira el implante, se realiza una limpieza minuciosa del lecho óseo y se evalúa la causa del problema. En muchos casos, es posible colocar un nuevo implante en el mismo acto quirúrgico o, si es necesario, tras un período de espera de 3 a 6 meses para permitir la regeneración completa del hueso. Un fracaso no significa que no puedas tener un implante exitoso; significa que hay que analizar y corregir los factores que lo causaron.
Las ventajas más allá de reemplazar un diente
Cuando las condiciones del paciente son adecuadas, la implantología ofrece beneficios que van mucho más allá de la mera sustitución estética.
Preservación de la anatomía y la salud adyacente
La ventaja más significativa desde un punto de vista odontológico conservador es la preservación de los dientes vecinos. A diferencia de un puente dental tradicional, que requiere tallar (desgastar) los dientes adyacentes sanos para servir de pilares, el implante se sostiene por sí solo. Esto mantiene la integridad de tu dentadura natural y evita comprometer dientes que, de otro modo, permanecerían intactos.
Prevención de la pérdida ósea y funcionalidad
Al colocar una raíz artificial en el hueso, se le proporciona un estímulo similar al de la raíz natural. Esto previene la reabsorción o atrofia ósea que inevitablemente ocurre tras una extracción dental y que con el tiempo puede alterar la forma de la cara. Además, la prótesis sobre implantes (fija o removible sobre anclajes) ofrece una estabilidad, comodidad y eficacia masticatoria muy superior a las prótesis removibles convencionales, devolviendo una función casi natural.
Contraindicaciones absolutas: cuándo los implantes no son una opción
Esta es la información potencialmente más crucial. Existen condiciones de salud bajo las cuales la colocación de implantes está contraindicada o conlleva un riesgo inaceptablemente alto. Un profesional ético debe detectarlas y comunicarlas claramente.
Condiciones médicas que impiden la implantación
- Diabetes mellitus descompensada: Niveles de azúcar en sangre elevados y no controlados comprometen gravemente la cicatrización y aumentan el riesgo de infección, haciendo el fracaso muy probable.
- Enfermedades oncológicas y tratamientos relacionados: Pacientes en tratamiento activo de cáncer, especialmente con radioterapia en la región maxilofacial o con medicamentos bifosfonatos (usados para la osteoporosis y metástasis óseas), tienen un riesgo altísimo de osteonecrosis (muerte del hueso) tras cualquier intervención dental invasiva.
- Enfermedades inmunosupresoras no controladas: Como el VIH/SIDA en estadios avanzados sin tratamiento, donde la capacidad del cuerpo para combatir infecciones y cicatrizar está severamente disminuida.
- Hábitos no controlados: El tabaquismo severo es considerada una contraindicación relativa fuerte, ya que es un factor de riesgo modificable. Muchos clínicos exigen al paciente reducir o dejar de fumar antes de proceder.
- Edad: No se colocan implantes en personas menores de 18-21 años, ya que su esqueleto facial y maxilares aún están en crecimiento, lo que podría resultar en que el implante quedase en una posición incorrecta con el tiempo.
La decisión de colocarte un implante dental debe ser el resultado de una evaluación exhaustiva, una conversación honesta con tu profesional y una reflexión personal sobre tu estado de salud y tu capacidad para comprometerte con el proceso. No se trata solo de reunir el presupuesto y soportar la intervención; se trata de entender que tu organismo debe ser un aliado en el proceso de integración. Pregunta, investiga, exige un plan de tratamiento detallado que incluya plazos, alternativas provisionales, riesgos específicos para tu caso y costos desglosados. Un buen profesional no ocultará esta información; al contrario, la proporcionará para construir juntos las bases de un éxito duradero. La odontología moderna tiene en los implantes una herramienta extraordinaria, pero su éxito no es mágico: es biológico, planificado y compartido entre el paciente y el equipo clínico.
