La decisión de colocar un implante dental a menudo se toma impulsada por la urgencia de recuperar una sonrisa completa y una funcionalidad perdida. Es un camino que muchos emprenden con la esperanza de una solución definitiva, invirtiendo recursos económicos, tiempo y superando el miedo natural a una intervención quirúrgica. Sin embargo, tras el postoperatorio y los meses de espera, una realidad menos conocida puede emerger: complicaciones tardías, molestias persistentes o incluso el fracaso del implante. Estos escenarios, que generan frustración y desconfianza, frecuentemente tienen su raíz no en el procedimiento en sí, sino en una preparación insuficiente y en la falta de conocimiento sobre aspectos críticos que van más allá de la simple colocación de un «tornillo» en el hueso. Este artículo pretende arrojar luz sobre esos aspectos esenciales, explorando desde la biología fundamental que gobierna el éxito del implante hasta las condiciones de salud que pueden convertirlo en una opción desaconsejable, con el objetivo de empoderar al paciente con una información clara, realista y necesaria para tomar una decisión verdaderamente informada.
Comprendiendo el Proceso de la Implantología: Más Allá de un Simple Reemplazo
Un implante dental no es un diente artificial, sino su cimiento. Esencialmente, es una raíz artificial, fabricada típicamente de titanio de grado médico, que se inserta en el hueso maxilar o mandibular mediante un procedimiento quirúrgico. Sobre esta raíz artificial, una vez que se ha integrado, se atornillará o cementará una pieza protésica que simulará la corona del diente natural. La magia, y al mismo tiempo el punto más delicado de todo el proceso, no reside en la sofisticación de los materiales, sino en un fenómeno biológico extraordinario conocido como osteointegración. Este término, que puede sonar técnico, describe el proceso por el cual el hueso vivo acepta el implante como si fuera una parte más del organismo, creciendo alrededor de él y estableciendo una unión íntima y funcional. Sin esta unión biológica, el implante sería solo un cuerpo extraño anclado mecánicamente, condenado al fracaso a medio o largo plazo. Comprender esta diferencia es el primer paso para apreciar la complejidad y los requisitos de un tratamiento de implantología exitoso.
La Osteointegración: El Fundamento Biológico del Éxito
La osteointegración es un proceso de cicatrización especializado que requiere tiempo y condiciones óptimas. Tras la colocación del implante en el lecho óseo preparado, el organismo inicia una respuesta de curación. Células especializadas, principalmente los osteoblastos, comienzan a sintetizar nuevo tejido óseo que se deposita directamente sobre la superficie del titanio. La microestructura rugosa o roscada del implante moderno está diseñada precisamente para favorecer este crecimiento celular y la posterior anclaje. Es un error común creer que el implante «se pega» al hueso; en realidad, el hueso se reconstruye y se entrelaza con el implante, creando una unión estructural sólida. Este proceso no es inmediato y no puede acelerarse sin comprometer su resultado. Durante este período, que es de absoluto reposo para el implante, cualquier carga prematura (como la masticación) puede provocar micro-movimientos que interrumpan la delicada formación ósea, llevando a la formación de tejido fibroso en lugar de óseo y, en última instancia, al fracaso de la integración. La paciencia durante esta fase no es una simple recomendación, sino una condición sine qua non para el éxito a largo plazo.
La Cronología Realista del Tratamiento: Un Maratón, No un Esprint
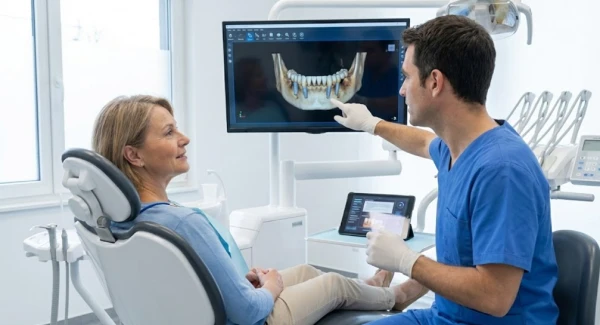
Uno de los aspectos que más sorprende y, a veces, desanima a los pacientes es la duración total del tratamiento. La idea de tener una solución en una o dos sesiones es, salvo en protocolos muy específicos y para casos seleccionados, un mito. El calendario típico de un tratamiento de implantología simple involucra varias etapas separadas en el tiempo. Tras la evaluación diagnóstica inicial, que debe incluir siempre estudios de imagen avanzados como un TAC o una radiografía 3D para evaluar la cantidad y calidad del hueso disponible, se procede a la cirugía de colocación del implante propiamente dicha. Inmediatamente después comienza el período de osteointegración, que, como se ha mencionado, suele oscilar entre 2 y 3 meses en la mandíbula (donde el hueso es más denso) y puede extenderse a 4, 5 o incluso 6 meses en el maxilar superior (donde el hueso es más esponjoso) o en casos donde se ha tenido que realizar un injerto óseo previo. Solo después de confirmar mediante control radiológico que la integración es satisfactoria, se pasa a la siguiente fase: la conexión del pilar o abutment (la pieza intermedia que conecta el implante con la corona) y, finalmente, la toma de impresiones y la colocación de la corona protésica definitiva. Este proceso, que puede abarcar fácilmente medio año o más, debe ser explicado con transparencia desde el principio para evitar falsas expectativas y frustraciones.
Navegando el Postoperatorio y los Desafíos del Período de Espera
Aceptar un tratamiento de implantes significa aceptar y prepararse para todo el proceso, no solo para el resultado final. La fase que transcurre entre la cirugía y la colocación del diente definitivo puede presentar sus propios desafíos prácticos y psicológicos, para los que es mejor estar preparado.
La Gestión del Espacio Edéntulo: Soluciones Provisionales
Para muchos pacientes, especialmente cuando el diente faltante está en una zona visible de la sonrisa, el período de osteointegración plantea un problema estético y, en ocasiones, funcional. ¿Cómo se gestiona ese espacio durante meses? Las opciones deben ser discutidas y planificadas antes de la cirugía. En algunos casos muy concretos y bajo criterios estrictos, es posible realizar una carga inmediata, que consiste en colocar una corona provisional el mismo día de la cirugía o poco después. Sin embargo, esta opción no es para todos y conlleva riesgos adicionales si las condiciones de hueso o estabilidad primaria no son óptimas. Otras alternativas más comunes incluyen el uso de una prótesis removible de tipo parcial (esquelética o de resina) que el paciente puede poner y quitar, o una prótesis adhesiva tipo Maryland, una estructura fija que se cementa de manera mínimamente invasiva en la cara posterior de los dientes adyacentes. La tercera opción, que puede ser válida para zonas menos visibles, es simplemente permanecer sin el diente durante ese tiempo. Cada alternativa tiene sus ventajas, desventajas y coste, y la elección debe personalizarse en función de las necesidades del paciente, la estética y la salud de los dientes vecinos.
La Respuesta del Organismo: Inflamación, Molestias y Curación
La cirugía de implantes, por mínimamente invasiva que sea, es una intervención que genera una respuesta inflamatoria local. Es completamente normal y esperable experimentar hinchazón (edema) en la mejilla y los tejidos blandos adyacentes, que suele alcanzar su punto máximo entre el segundo y tercer día postoperatorio, para luego comenzar a remitir. También pueden aparecer hematomas (moratones) y un leve sangrado en las primeras 24-48 horas. El dolor suele ser controlable con la medicación analgésica prescrita. Curiosamente, una respuesta inflamatoria moderada es a menudo un signo de que el organismo está reaccionando adecuadamente y dirigiendo células reparadoras a la zona. La clave para una recuperación suave está en seguir al pie de la letra las indicaciones postoperatorias: aplicar hielo de manera intermitente en las primeras horas, mantener una dieta blanda y fría los primeros días, una meticulosa pero suave higiene de la zona (a menudo con colutorios específicos) y evitar el tabaco y el alcohol por completo, ya que comprometen severamente la cicatrización. La aparición de un dolor intenso y pulsátil, una inflamación que aumenta después del tercer día o fiebre son signos de alarma que requieren contacto inmediato con el profesional.
Cuando las Cosas No Salen Como se Esperaba: Riesgos y Fracaso del Implante
A pesar de las altas tasas de éxito reportadas (por encima del 95% en condiciones óptimas), existe un porcentaje de casos en los que el implante no logra integrarse o fracasa con el tiempo. Conocer estas posibilidades no es alarmismo, sino una parte necesaria del consentimiento informado.
Causas Multifactoriales del Fracaso
El fracaso de un implante puede ser temprano (antes de la carga de la corona) o tardío (años después de su colocación). Las causas son diversas y a menudo se solapan. En la fase temprana, las principales razones suelen estar relacionadas con problemas en la cicatrización: una infección en el lecho quirúrgico (peri-implantitis inicial), una carga prematura accidental, una calidad ósea deficiente no detectada en el diagnóstico, problemas en la técnica quirúrgica (sobrecalentamiento del hueso) o factores sistémicos del paciente que comprometen la cicatrización. Entre estos últimos, el tabaquismo es el factor de riesgo modificable más importante, ya que la nicotina reduce el flujo sanguíneo, dificultando la llegada de nutrientes y células reparadoras. Los fracasos tardíos suelen estar vinculados a procesos infecciosos crónicos alrededor del implante (peri-implantitis, similar a la periodontitis en los dientes naturales), a sobrecargas oclusales (una mordida desequilibrada que genera fuerzas excesivas) o al deterioro general de la salud del paciente.
Protocolo Frente a un Implante Fracasado
La actitud ante un implante que ha fracasado es fundamental. Un profesional responsable no debe ocultar el problema. El protocolo habitual implica la retirada del implante (esto puede hacerse en muchas ocasiones de manera sencilla, ya que al no estar osteointegrado se desenrosca con facilidad), una exhaustiva limpieza y desinfección de la zona ósea, y un período de espera para permitir la completa regeneración del tejido, que puede oscilar entre 1 y 6 meses dependiendo del caso. Tras este período, y una vez analizadas y corregidas las posibles causas del primer fracaso (por ejemplo, ayudando al paciente a dejar de fumar o tratando una enfermedad periodontal activa), se puede reevaluar la colocación de un nuevo implante, que a menudo tiene altas probabilidades de éxito. Un primer fracaso no cierra las puertas a la implantología, pero exige una reevaluación profunda y un abordaje aún más cuidadoso.
Contraindicaciones Absolutas y Relativas: Cuándo los Implantes No Son una Opción
Esta es quizá la información más crucial y la que justifica el título de este artículo. Existen condiciones de salud bajo las cuales la colocación de implantes está formalmente contraindicada o conlleva un riesgo tan elevado que la ética profesional desaconseja el procedimiento. Un diagnóstico médico completo y honesto es imperativo antes de siquiera plantear la cirugía.
Condiciones Sistémicas que Impiden la Implantación
- Enfermedades que Comprometen la Cicatrización Severamente: La diabetes mellitus no controlada es la más representativa. Niveles de glucosa en sangre elevados de forma crónica alteran la microcirculación y la función de las células inmunitarias, haciendo que cualquier herida, incluida la del implante, cicatrice mal y sea un foco propenso a infecciones graves. Solo pacientes con una diabetes bien controlada y estable pueden ser candidatos, bajo estrecha supervisión.
- Tratamientos Oncológicos y Bifosfonatos: Pacientes en tratamiento activo con quimioterapia o radioterapia en la región de cabeza y cuello, o que hayan recibido radioterapia en esa zona, tienen un riesgo altísimo de osteorradionecrosis. Un grupo de especial atención son los pacientes que toman bifosfonatos (especialmente por vía intravenosa, usados en algunos cánceres o osteoporosis severa). Estos medicamentos pueden provocar una necrosis ósea de la mandíbula o el maxilar (ONJ) tras una intervención invasiva como un implante, una condición grave y muy difícil de tratar.
- Enfermedades que Afectan al Sistema Inmune: Enfermedades autoinmunes graves no controladas o estados de inmunosupresión severa (por ejemplo, tras un trasplante de órganos o por VIH/SIDA avanzado sin tratamiento) aumentan exponencialmente el riesgo de infecciones postoperatorias que el cuerpo no podría combatir.
- Hábitos Tóxicos No Controlados: El alcoholismo crónico y, de manera muy destacada, el tabaquismo (especialmente de más de 10 cigarrillos diarios) son contraindicaciones relativas muy serias. Muchas clínicas responsables rechazan iniciar un tratamiento en fumadores empedernidos que no se comprometan a un programa de abandono del tabaco antes, durante y después del proceso.
- Edad y Crecimiento: Los implantes no se colocan en niños ni adolescentes cuyo hueso maxilar y facial esté aún en crecimiento activo. Hacerlo podría resultar en que el implante, que es estático, quedase en una posición incorrecta respecto a los dientes naturales que siguen creciendo y erupcionando, arruinando la oclusión. Se suele esperar hasta que el crecimiento esquelético haya finalizado, generalmente después de los 18 años, confirmado con radiografías.
La transparencia sobre estas contraindicaciones es un deber del profesional y un derecho del paciente. Un odontólogo que omite hacer un exhaustivo historial médico o que minimiza la importancia de estas condiciones está poniendo en grave riesgo la salud del paciente.
La odontología moderna ofrece en los implantes una solución revolucionaria que puede devolver la función, la estética y la confianza. Sin embargo, su éxito no es un producto milagroso que se compra e instala, sino el resultado de un delicado proceso biológico que requiere de un anfitrión (el paciente) en las mejores condiciones posibles y de un guía (el profesional) honesto y meticuloso. La verdad que a veces no se dice con suficiente énfasis es que el candidato ideal para un implante es un paciente informado, con buena salud general y periodontal, no fumador, y con expectativas realistas sobre el tiempo, el coste y el compromiso que el tratamiento exige. Antes de dar el paso, busca una segunda opinión, haz todas las preguntas necesarias, exige un plan de tratamiento por escrito con todas las fases y costes desglosados, y valora tu estado de salud general. Tu sonrisa futura no depende solo del tornillo de titanio, sino de la solidez de la información sobre la que construyes tu decisión.
